
近日,中山大学附属第三医院脑病中心神经免疫团队在神经病学知名期刊Neurology(中科院一区,Top,IF=9.9)发表了题为“Cardiopulmonary coupling spectrogram as an ambulatory method for assessing sleep disorders in patients with autoimmune encephalitis”的研究论文。该研究创新性地将CPC用于AE的睡眠评价,并发现了AE的睡眠评估标志物,拓展了AE睡眠障碍的评估思路。该评估方法具有便携、简易、高效的特点,有望与其他生物标志物共同构建病情观测、疗效评价、预后判断的多维度监测体系。
自身免疫性脑炎(AE)是一类由自身免疫机制介导的脑炎,2018年被国家罕见病目录纳入,部分患者预后差,给家庭和社会带来沉重负担。睡眠障碍作为AE患者常见且重要的临床特征,其表现复杂、症状各异,容易被掩盖忽视。睡眠相关症状若未能及时得到识别和充分管理,对AE的早期诊断和干预,乃至患者的功能康复和生活质量改善均会产生不良影响。
目前,临床常规睡眠评估方法包括睡眠问卷、量表评估和多导睡眠图(PSG)。然而,睡眠问卷和量表具有一定主观性;PSG因操作繁琐、首夜效应、患者配合不佳等因素,其临床应用受到限制。因此,如何快捷、有效地评估AE患者的睡眠障碍,寻找新的睡眠生物标志物,是世界范围内AE临床研究亟需解决的科学问题。
心肺耦合(cardiopulmonary coupling,CPC)技术是一种基于心电图的便携式睡眠监测技术,由于其评估操作简单且对患者睡眠本身的影响不大,近年来在多种疾病的睡眠评估中逐渐被应用。但其是否可有效辅助AE的睡眠障碍诊断与识别,目前尚无研究。
该研究对最终纳入的60名AE患者和66名健康对照受试者进行分析,并对其中14名急性期患者在24周后完成了随访。通过计算受试者心率变异度、心电衍生的呼吸信号之间的相干性以及互功率谱生成睡眠图谱。结果显示,AE患者睡眠效率下降,代表深睡眠的高频耦合(HFC)下降,快动眼睡眠及觉醒比例偏高,呼吸紊乱指数偏高,伴显著的自主神经功能障碍(图1)。
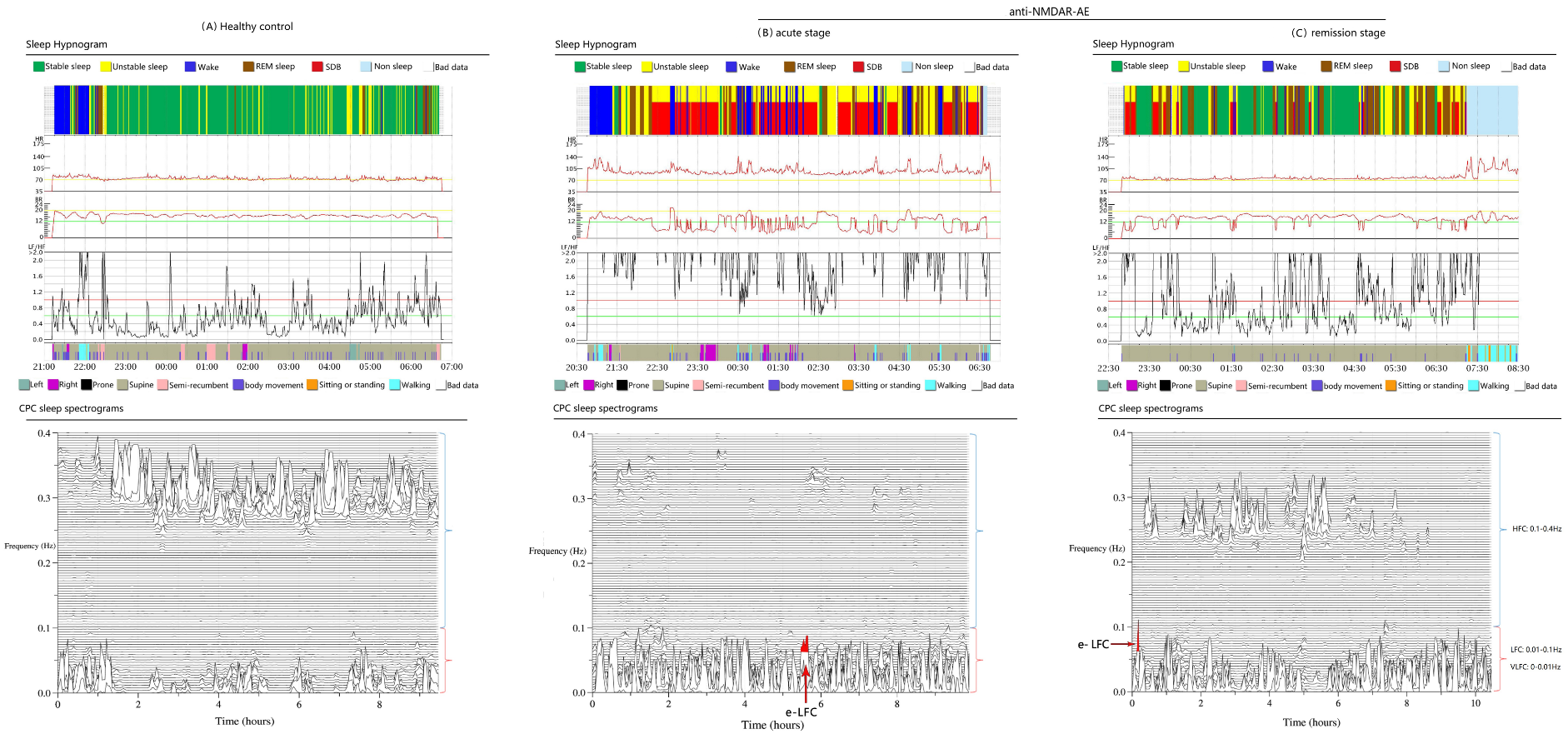
图1 健康受试者和自身免疫性脑炎患者的睡眠图、LF/HF 比值和 CPC 频谱图。顶部不同的颜色代表不同的睡眠阶段。中间动态曲线显示全夜LF/HF比的动态变化,该数值越高,自身神经功能紊乱越明显,睡眠质量越差。底部为全夜睡眠期CPC频谱图,包括高频(0.1-0.4 Hz)和低频(0.01-0.1 Hz)耦合状态2个不同的频段,以及增强的低频耦合(e-LFC,LFC亚组,反映睡眠呼吸暂停/低通气)。
在动态随访评估中,比较14名受试者急性期和缓解期前后对照的结果发现,患者的缓解期匹兹堡睡眠质量指数(PSQI) 评分下降,睡眠效率增加,代表睡眠微观结构的高频耦合(HFC)以及低频耦合(LFC)未见明显变化(图2)。
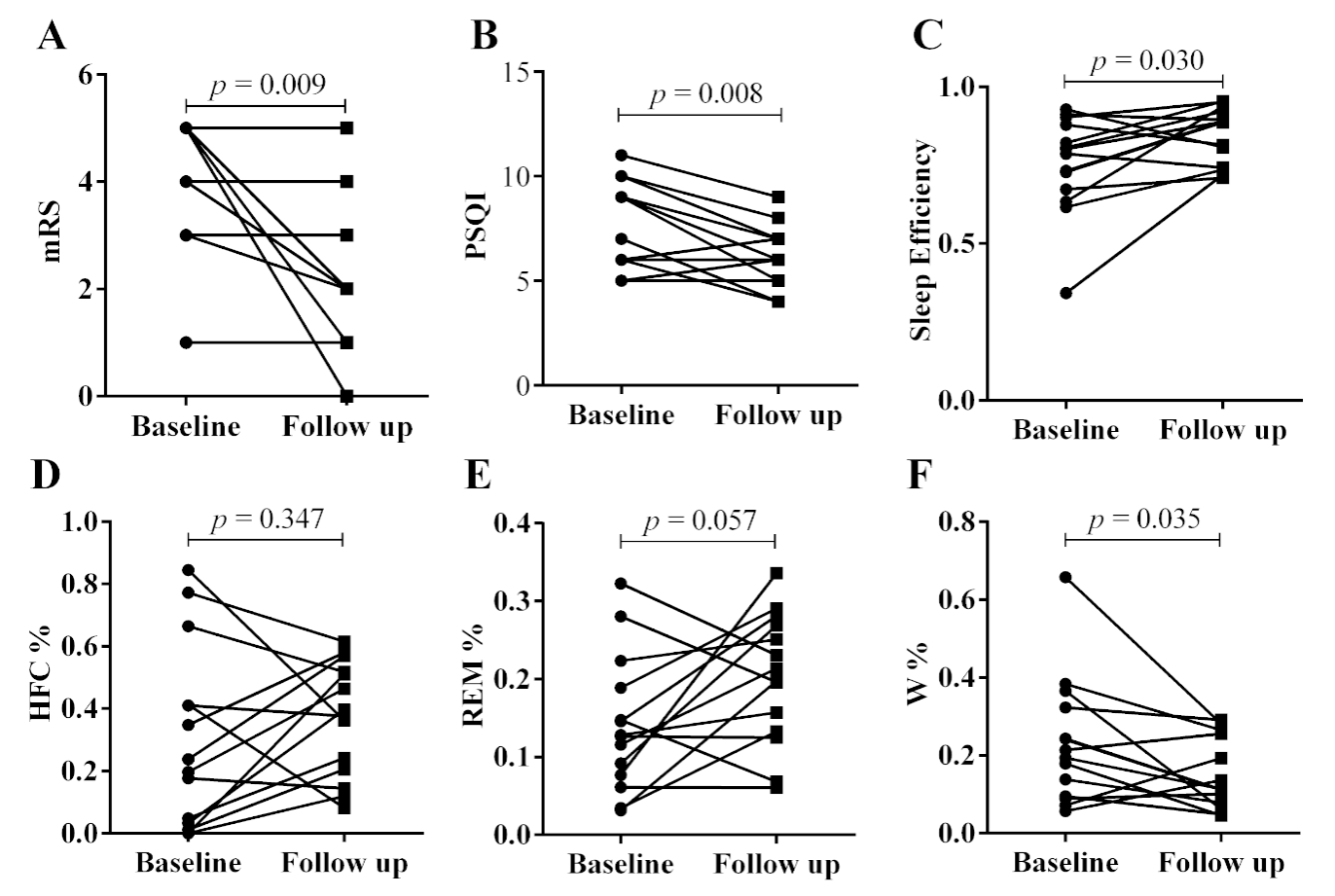
图2 基线和随访时 mRS、PSQI 评分和 CPC 变量的比较。随访时mRS 评分和 PSQI 评分下降;随访时,CPC参数中的睡眠效率增加(0.89 [0.76, 0.91] vs. 0.79 [0.69, 0.86],p=0.030),觉醒降低(0.11 [0.08;0.24] vs. 0.20 [0.11;0.30], p=0.0353),REM、HFC、LF/HF等改善不明显。
多元线性回归表明CPC参数中睡眠效率(SE)和LF/HF比值是影响AE患者PSQI评分的独立因素。
基于上述研究结果,该研究发现,睡眠障碍以及自主神经功能障碍普遍见于AE患者的急性期和缓解期,AE患者睡眠微观结构恢复晚于临床睡眠质量指数评分和睡眠效率的改善。基于CPC在睡眠评估中的便携性、简易性和敏感性,该技术在AE患者睡眠障碍的临床实践具有良好的应用前景。
该研究由附属第三医院脑病中心神经免疫团队联合睡眠医学中心、大数据人工智能中心共同完成。脑病中心舒崖清、邱伟、陆正齐为论文共同通讯作者,附属第三医院廖金池、附属第八医院卢意为论文共同第一作者,大数据人工智能中心刘子锋、卢娅欣为该研究的统计与数据分析提供了重要指导与支持。